頭頸部腫瘍
頭頸部領域と頭頸部がん
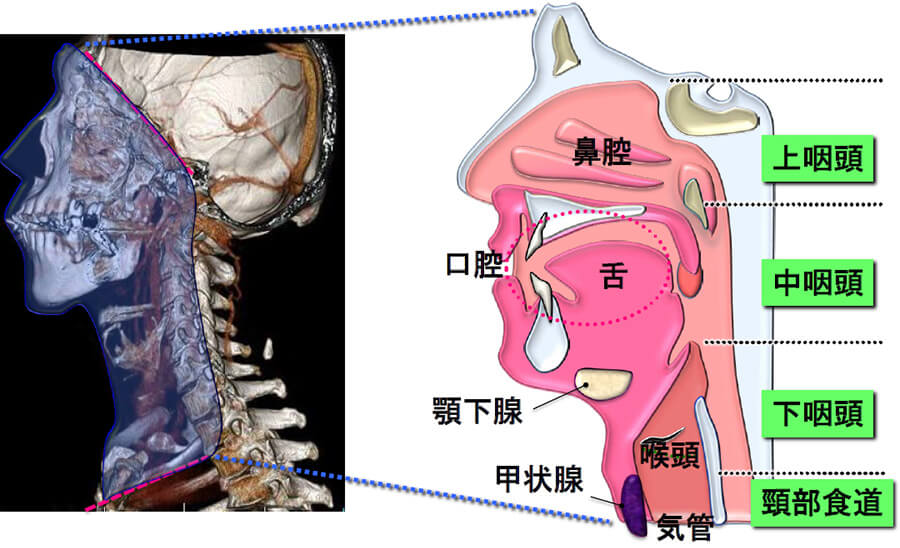
頭部から頸部のうち脳、脊髄および眼窩を除いた領域を頭頸部(領域)と呼びます。この領域に発生する腫瘍を取り扱う外科が我々、頭頸部外科です。この領域は、聴器(側頭部)、鼻・副鼻腔、口腔、咽頭、喉頭、唾液腺、甲状腺、頸部気管、頸部食道の部位(臓器)に分類されます(図1)。これらの部位から、発生するがんを総称して「頭頸部がん」と呼びます。
頭頸部腫瘍の中の悪性腫瘍(頭頸部がん)は、図1のように各々の部位ごとに認められますが、病理組織型については唾液腺癌と甲状腺癌を除けば、ほとんどが扁平上皮癌です。
| 慢性副鼻腔炎 | がんの名称 |
|---|---|
| 耳(聴器) | 聴器癌(外耳癌、中耳癌など) |
| 鼻・副鼻腔 | 鼻腔癌、上顎癌など |
| 口腔 | 舌癌、口腔底癌など |
| 咽頭 | 上咽頭癌、中咽頭癌、下咽頭癌 |
| 喉頭 | 喉頭癌 |
| 唾液腺 | 耳下腺癌、顎下腺癌など |
| 甲状腺 | 甲状腺癌 |
| 頸部気管 | 気管癌など |
| 頸部食道 | 頸部食道癌など |
頭頸部がんの治療

頭頸部がんの治療法は、手術療法、化学療法(抗がん剤、分子標的薬など)、放射線療法の3つに大別されます。病気の進み具合(病期)と患者さんの身体状態などを考慮して、がんの根治性、発声や嚥下といった機能の温存、患者さんの生活の質(QOL)のバランスを保ちつつ最も適切と思われる治療(標準治療(※1))を受けていただけるように日々の診療に当たっています。当科で行うことが可能な治療を表2に示しました。治療を進めていく際には図1のような治療の流れに加えて、患者さんの意思決定とご協力、ご家族のご協力が欠かせません。
頭頸部がんは、発見された時点でがんが進行した状態の患者さんも稀ではありません。進行頭頸部がんにおいては、次の項目に示した各診療部門との綿密な連携を行いながら幅広い治療(多職種連携による集学的(※2)チーム医療)を行っています。さらに、頭頸部がん治療の支持療法(※3)に関しても多職種連携を図っています。
※1)現在までに治療効果が科学的に証明されている治療法や、大規模な臨床試験によって得られた証拠に基づいて行われる治療を標準治療と呼びます。また、他の治療よりもよいと考えられ、これまで広く行われてきた治療を指すこともあります。
※2)がんに対して1つの治療方法で対応することは困難であることが少なくありません。手術療法、化学療法、放射線療法などの治療法を2つ以上組み合わせてより良い治療効果を得ようとすることを“集学的”治療と呼びます。
※3)がんに伴う諸症状の緩和や治療による副作用に対しての予防策や症状を軽減させるために行われる治療のことです。
- 放射線療法、化学放射線療法
- 超選択的動注化学療法併用放射線療法
- 種々の化学療法および分子標的薬治療
- 免疫チェックポイント阻害薬治療
- 光免疫療法
- 種々の癌腫に対応した手術治療
- 広範囲切除に対する再建手術
- 開頭頭蓋底手術
- 鼻内視鏡下鼻内手術・頭蓋底手術
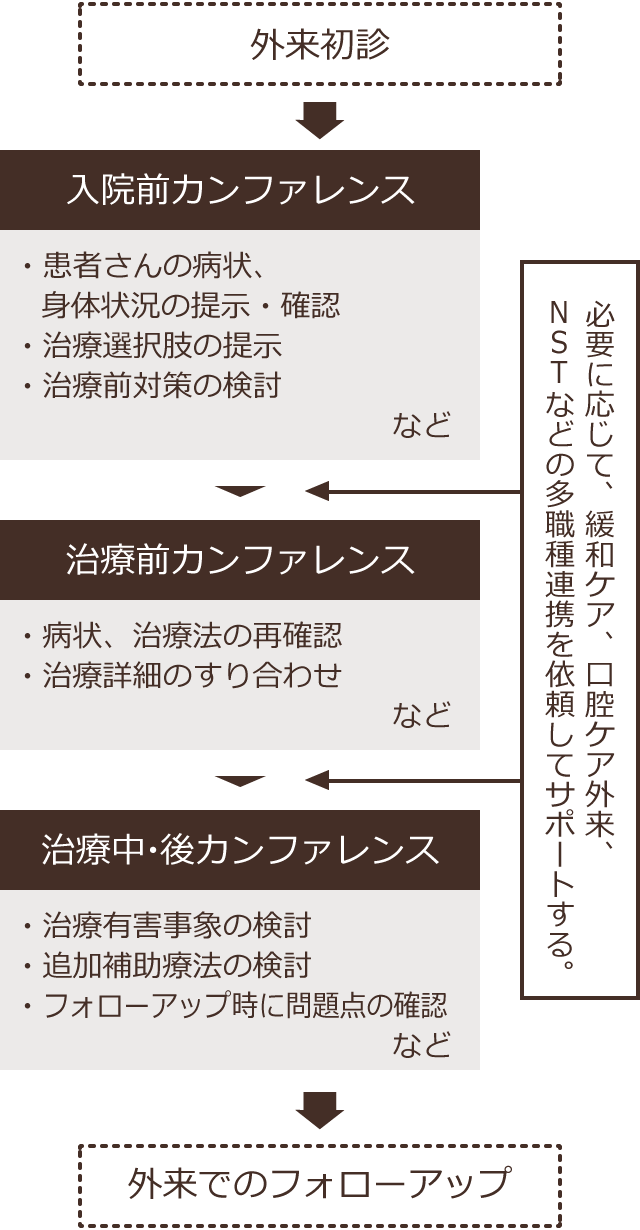
当科での頭頸部がん治療における主な連携
- 下咽頭がんなどの腫瘍切除後に再建を伴う手術:形成外科、消化器外科等との連携。
- 頭蓋底手術:脳神経外科、形成外科との連携。
- 進行副鼻腔がん(特に上顎がん)や中咽頭がん(舌根部がん)に対する超選択的動注化学放射線療法:放射線科(IVRセンター)および放射線治療科との連携。
- 早期中咽頭・下咽頭喉頭がんに対する経口的手術:消化器内科との連携。
- 化学放射線治療をはじめとする頭頸部がん治療に対する支持療法:ⅰ)口腔ケアでの口腔外科との連携、ⅱ)胃瘻の造設(PEG)での消化器内科との連携、ⅲ)NST(栄養サポートチーム)との連携、ⅳ) 治療早期からの緩和ケアセンターとの連携。
- 再発や遠隔転移に対する治療:がんゲノム・腫瘍内科(外来化学療法室)や緩和ケアセンターとの連携。
- 進行性の分化型甲状腺癌症例に対する術後の放射性ヨードを用いた外来アブレーション (30 mCi)治療:放射線核医学科との連携
など
がん治療における支持療法
頭頸部がんを含め、がんに対して手術療法・放射線治療・化学療法を中心とした集学的治療を行っていますが、近年、その治療法は多様化するとともに高度化してきています。つまり、根治を目指した治療は、がん細胞にとって有効である一方で、患者さん自身にとっても辛いものになることも少なくありません。そこで当科では、有効とされる標準治療を十分に行える(完遂できる)ように、頭頸部がん特有の痛みや摂食障害などをはじめとする多様な副作用(有害事象)をより軽減できるような、がん支持療法の開発を院内多職種のスタッフとともに行っています。
頭頸部がん研究グループ
当科では将来の臨床応用を目指し、基礎から臨床の幅広いがん研究を国内・国外のトップレベルの研究者とともに推進しています。
国内多施設臨床研究グループとの共同研究
2011年からJCOG(日本臨床腫瘍研究グループ)頭頸部がんグループの発足当初より、当科も参加し、頭頸部がんに対する標準治療の確立と進歩への貢献を目指しています。
頭頸部がんに対するホウ素中性子捕捉療法の治療開発
進行頭頸部癌においては再発・転移を如何に制御するかが重要な課題のひとつであります。局所再発やリンパ節転移に対して救済手術ができれば良好な経過を辿ることも少なくないが、外科的治療以外の方法で正常臓器を損なうことなく治療できれば患者の手術時の大きな負荷は勿論のこと、治療後の高いQOLが期待できます。頭頸部領域が機能上・美容上、その温存が大変重要な領域であることを考慮すると、そのような治療法開発はより重要かつ急務であると考えられます。
我々は京都大学原子炉実験所と頭頸部がんに対するホウ素中性子捕捉療法(BNCT)の安全性・有効性に関する臨床研究を行ってきました。現在、再発進行頭頸部癌症例に対して、BNCTの有効性が確立され、保険収載に至っています。
このように患者様の治療の一助となる方向につながったことを大変嬉しく思います。
がんの浸潤・転移のメカニズムおよび制御に関する研究
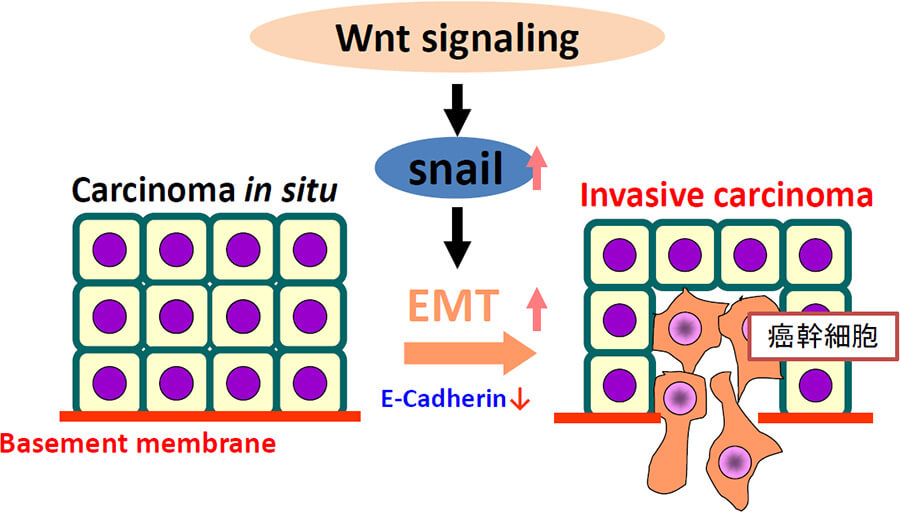
頭頸部がんにおいて、これまでの治療の進展により臓器温存を含め患者のQOLは改善しつつあるものの、生存率の大きな改善に至っていないのが現状であります。その死因の多くは局所再発と遠隔転移であり、つまり、いかに癌の浸潤・転移を制御するかが治療の要と考えられます。これまでに、我々はがんの浸潤転移のKey Factorのひとつとして基質蛋白分解酵素のひとつであるマトリックス・メタロプロテアーゼ(MMP)、特に膜結合型MMP(MT-MMP)に注目し、それらが直接、がんの浸潤に関与するとともに、がん細胞増殖、血管新生も促進させていることを見出してきました(JCB, 2004; PNAS, 2009)。さらに、SnailをはじめとするEMT(epithelial-mesenchymal transition)がそれらを制御していることも見出してきました(Nat Cell Biol, 2006; JBC, 2005)。近年、EMTは癌幹細胞の制御因子としても注目されており、これらの一連の因子を制御することは、癌幹細胞の制御につながると考えられます。現在、これらの因子を中心に、がんの微小環境における癌幹細胞を含め、がんの浸潤・転移のメカニズムと制御について研究を進めています(図3)。
がんの抗癌剤・放射線感受性の増感に関する研究
がんに対してその治療が効くかどうか、つまり、がんの治療効果(感受性)の指標として、癌抑制遺伝子p53およびその関連因子を中心に研究を進めてきました。治療抵抗性を示す変異型p53に対するグリセロールによる化学シャペロン治療の開発に加え、DNA修復阻害を狙った治療法の開発、さらに、REG遺伝子などがんにおいて特異的に亢進しているシグナルの解明とその制御の研究を行い、より効果的ながん治療法の開発を目指しています。
共同研究施設
国内
- 奈良県立医科大学 生化学、微生物感染症学
- 大阪大学医学部保健学科分子病理学
- 京都大学原子炉実験所
など
海外
- 米国:University of Michigan, Life Sciences Institute
- 韓国:Yonsei University, Oral Cancer Institute, Oral Pathology